Verbreitung:
In der Vergangenheit gingen die Zahlen hierzu weit auseinander.
Nach Nach DSM IV 1994 – ca. 2%
Kernberg sprach von bis zu 15%
Neuere Studien ergaben eine Lebenszeit-Prävalenz* von ca 3% (Trull et al. 2008)
Dieser Wert von 3% wurde inzwischen in mehreren Studien bestätigt und pegelt sich als Richtwert ein (Bohus, 2011). Er kann inzwischen als gesichert gelten.
Damit ist die Borderline-Persönlichkeitsstörung 4 mal weiter verbreitet als z.B. Schizophrenie.
* Die Prävalenz (Krankheitshäufigkeit) (von lateinisch praevalere, ‚sehr stark sein‘) ist eine Kennzahl der Gesundheits- und Krankheitslehre (Epidemiologie) und sagt aus, wie viele Menschen einer bestimmten Gruppe (Population) definierter Größe an einer bestimmten Krankheit erkrankt sind. Der Begriff „Lebenszeitprävalenz“ ist sprachlich etwas irreführend, da eine genaue Erfassung nicht möglich ist, handelt es sich dabei um einen geschätzten Richtwert der sich aufgrund ermittelter Daten über einen bestimmten Zeitraum ergibt und nicht wie die Bezeichnung vermuten lässt über die gesamte Lebensdauer.
Die Studie ergab, das besonders junge Menschen von den Symptomen betroffen sind:
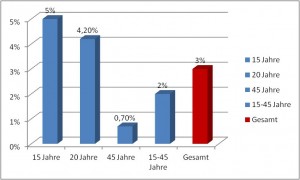
Die Statistik zeigt, dass die Störung besonders in jungen Jahren zum Vorschein kommt.
Das die Prävalenz mit fortschreitendem Alter deutlich abnimmt, lässt den Schluss zu das sich die Symptome mit fortgeschrittenem Alter und jahrelanger Therapie verbessern.
Das bedeutet nicht, dass die Betroffenen geheilt sind, sondern dass die expressiven Symptome mit fortschreitendem Alter abnehmen, so dass eine Borderline-Persönlichkeitsstörung nicht mehr nachweisbar ist.
Bei einer aktuellen Studie bezüglich Remissionsraten ** (Zanarini et al., 2010) kam man auf folgende Werte:
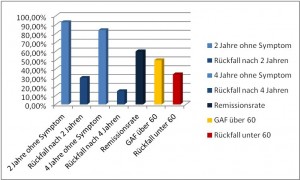
93% zeigten bei einer Nachbetrachtung (nach 10 Jahren) einen Zeitraum von min. 2 beschwerdefreien Jahren. Bei 30% traten die Symptome nach den 2 Jahren wieder auf. Immerhin 84% beschrieben einen beschwerdefreien Zeitraum von min 4 Jahren. Bei 15% traten danach die Symptome wieder auf.
Dies ergab für beide Beobachtungszeiträume eine relativ hohe Remissionsrate von ca. 60%.
Es muss jedoch beachtet werden das die beobachteten Betroffenen in Zanarinis Studie zur sogenannten „upper class“ (wohlhabende Schicht Amerikas) gehörten und somit Zugang zur bestmöglichen therapeutischen Versorgung hatten.
Betrachtet man sich jedoch zusätzlich die soziale Integration ergibt sich ein vollkommen anderes Bild. Dies kann man mit Hilfe der sogeannten GAF*** machen. Bei der oben gezeigten Gegenüberstellung ging man von einem Wert von 60 in der GAF-Skala aus. Eine GAF von 60 ist nicht viel, denn es stellt lediglich einen Zustand dar, der einem Menschen ein einigermassen funktionales Leben ermöglicht. Eine GAF von 60 beschreibt ein mässig ausgeprägtes Störungsbild. Nur 50% der Teilnehmer erreichten das erforderliche Maß und 34% rutschten im Betrachtungszeitraum wieder unter den Richtwert von 60. Das bedeutet nur ca. 15% schafften es ein „normales“ Maß an sozialer Integration (dabei besonders hervorzuheben Partnerschaft und Beruf) zu erreichen.
** Mit Remission bezeichnet man das temporäre oder dauerhafte Nachlassen von Krankheitssymptomen ohne Erreichen der vollständigen Genesung.
*** Die Global Assessment of Functioning-Skala (GAF) ist eine psychologische Skala zur Erfassung des allgemeinen Funktionsniveaus einer Person. „Die psychischen, sozialen und beruflichen Funktionen werden dabei auf einem hypothetischen Kontinuum von psychischer Gesundheit bis Krankheit gedacht. (Quelle: Wikipedia)Verteilung zwischen den Geschlechtern:
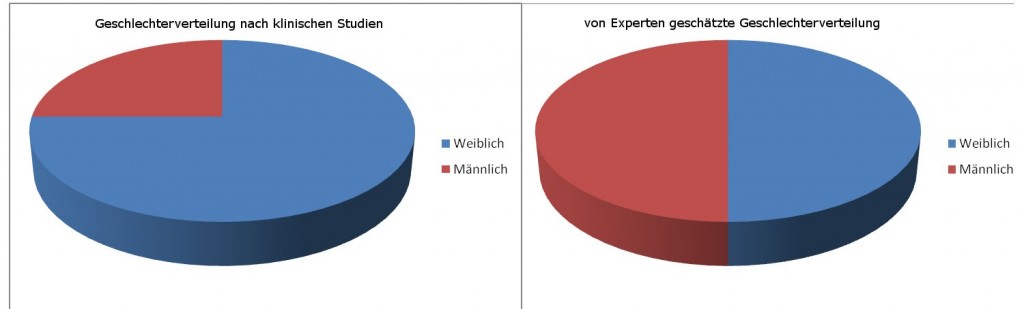
Der Anteil weiblich : männlich steht nach klinischen Studien bei 75 : 25.
Allerdings sind klinische Studien diesbezüglich nicht reprästativ, da weibliche Borderlinerinnen sich deutlich eher in psychologische Behandlung begeben.
Experten schätzen das Verhältnis weiblich : männlich bei 50 :50 (Quelle State of the Arts 2011/2012)
Studien (Grant et al., 2008; Lenzenweger et al., 2007) bestätigen diese Schätzung.
Schulbildung und Beruf:
Obwohl man jungen Borderlinern nachsagt, dass sie Schule und Berufsausbildung eher abbrechen als andere konnte dies in Studien nicht belegt werden.
Schulbildung:
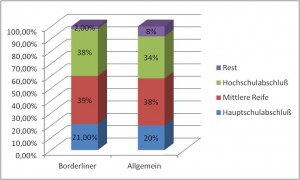
Das Diagramm zeigt keine nennenswerte Auffälligkeiten bei der Schulbildung von Borderlinern.
Berufsausbildung:
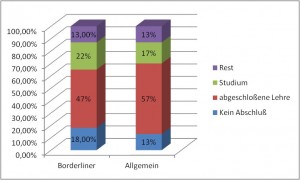
Das Diagramm zeigt geringe, aber nicht nennenswerte Auffälligkeiten bei der Berufsausbildung von Borderlinern.
Beschäftigungsstatus:
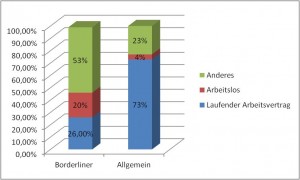
Bei Borderlinern zeigen sich tendenziell jedoch nachweislich größere Probleme dauerhaft in einem Beschäftigungsverhältnis zu verweilen:
(Unter Andere : 7% Frührente und 21% in beruflichen Rehaprogrammen)
Die Zahlen sind dem Vortrag von Prof. Martin Bohus am 26. November 2011 auf dem DGPPN-Kongress entnommen.
Komorbiditäten:
Borderline kommt selten allein. Folgende Begleiterkrankungen kommen im Zusammenhang mit Borderline am häufigsten vor:
| Angstneurosen/Phobien | 24-81% | (Jerschke et al., 1998/Grüttert, 2000) |
| Substanzmissbrauch | 21-67% | (Jerschke et al., 1998/Grüttert, 2000) |
| Depressionen(1) | 80-100% | (Oldham et al., 1995; McGlashan et al., 2000; Zanarini et al., 1998a; Zimmerman & Mattia, 1999) |
| Essstörungen(2) | ca. 53% | (Zanarini et al 1998a) |
| AD(H)S | 15-50% | (Philipsen et al., 2008, Bohus) |
| PTBS(3) | 23-47% | (Oldham et al., 1995; McGlashan et al., 2000; Zanarini et al., 1998a). |
| Zwangsstörungen | 31-48% | (Oldham et al., 1995; McGlashan et al., 2000; Zanarini et al., 1998a). |
(1) Die Symptome einer Borderline-Depression unterscheiden sich teilweise deutlich von denen einer Major Depression (Moser u. v. Zeppelin 2004, Rohde-Dachser).
(2) Bei Esströungen ist Bulimie am häufigsten als Borderline-Komorbidität aufgefallen (26%) (Zanarini et al. 1998a)
(3) PTBS = Posttraumatische Belastungsstörung
Häufig treffen auch andere Persönlichkeitsstörungen als Komorbidität auf.
| ängstlich-vermeidende PS | 43-47% | (McGlashan et al., 2000; Zanarini et al., 1998b) |
| dependente PS | 16-51% | (McGlashan et al., 2000; Zanarini et al., 1998b) |
| paranoide PS | 14-30% | (McGlashan et al., 2000; Zanarini et al., 1998b) |
| narzisstische PS | ca. 16% | (Zanarini et al., 1998b) |
| histrionische PS | ca. 15% | (Zanarini et al., 1998b) |
Hier mag überraschen wie selten Borderline zusammen mit der narzisstischen PS nachgewiesen wurde. In vielen Büchern wird die Komorbidität, oder zumindest Narzisstische-Strukturen höher bewertet. In der mir vorliegenden Literatur jedoch ohne Angabe von Quellen oder empirischen Studien.
Sozialverhalten:
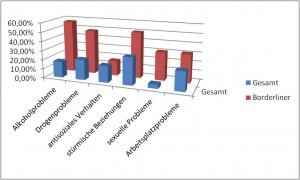
Mit 16,3% zeigen Borderliner weniger antisoziales Verhalten als der Gesamtdurchschnitt der Bevölkerung (18,1%) (Dulz-Schneider 1999). Das mag etwas erstaunen, da Ex-Partner von Borderliner dies oft anders wahr nehmen und es somit nicht in das gängige Bild des bösen Borderliners passt, doch es könnte einer der Gründe sein warum man Borderliner häufig in sozialen Berufen findet.
Weitere Zahlen:
80% der Betroffenen greifen auf eine Form von selbstschädigendem Verhalten zurück (beinhaltet SVV) (Bohus).
Hohe Suizidrate von 5-10% (Jerschke et al. 1998; Grüttert, 200;Rotehnhäusler et al. 1999)
60-75% Unternehmen einen oder wiederholte Suizidversuche (Bohus, Gunderson, 1984)
Was sie noch interessieren könnte:
Abwehrmechanismen von Borderlinern
Borderline: Definition ICD 10 und DSM IV
Weitere Links zum Thema (ausserhalb von Grenzwandler.org):
Prof.Dr.Faust: Die Borderlinepersönlichkeitsstörung (BPS)